Tại sao Thuốc chữa bệnh mất trí nhớ có tác dụng trong phòng thí nghiệm nhưng không có tác dụng với con người
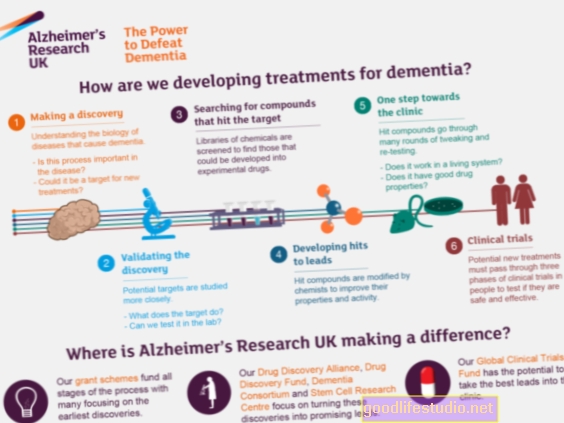
Trong một nghiên cứu mới, được báo cáo trực tuyến trên tạp chí Báo cáo Tế bào gốc, các nhà nghiên cứu cung cấp manh mối thú vị về những thất bại.
Trong bài báo, các chuyên gia gợi ý tại sao các loại thuốc chống viêm không steroid (NSAID) - đã điều trị thành công các dấu hiệu phân tử của bệnh Alzheimer’s trên mô hình tế bào và động vật - cuối cùng lại thất bại trong các nghiên cứu lâm sàng.
Họ phát hiện ra rằng mặc dù các hợp chất hoạt động trong các dòng tế bào không phải tế bào thần kinh thường được sử dụng trong kiểm tra dược phẩm, tế bào thần kinh của con người có khả năng kháng lại nhóm thuốc này.
“Kết quả nghiên cứu của chúng tôi có ý nghĩa quan trọng đối với các phương pháp tiếp cận phát triển thuốc trong tương lai, bởi vì chúng ngụ ý rằng các nghiên cứu sàng lọc và xác nhận hợp chất có thể đáng tin cậy hơn nhiều nếu chúng được tiến hành bằng cách sử dụng loại tế bào người bị ảnh hưởng bởi căn bệnh được đề cập,” Oliver Brüstle, người cao cấp. - ủy quyền cho nghiên cứu với đồng nghiệp Philipp Koch, MD
Bệnh Alzheimer là nguyên nhân phổ biến nhất của chứng sa sút trí tuệ ở người lớn tuổi, hiện vẫn chưa có loại thuốc hiệu quả để ngăn chặn, làm chậm hoặc ngăn chặn sự tiến triển của bệnh.
Bệnh Alzheimer được đặc trưng bởi sự tích tụ của các hợp chất được gọi là peptide Aβ trong não, và quá trình này được cho là gây ra sự thoái hóa thần kinh tiến triển và chứng mất trí nhớ.
Các peptit Aβ42 dài hơn có xu hướng tập hợp nhiều hơn các peptit Aβ40 ngắn hơn, và tỷ lệ Aβ42 trên Aβ40 cao được sử dụng như một dấu ấn sinh học của bệnh Alzheimer.
NSAID đã được phát hiện để hạn chế quá trình xử lý Aß, dẫn đến giảm tỷ lệ Aß42 / 40 trong một số mô hình tế bào và động vật bị bệnh.
Nhưng vì những lý do chưa được biết trước đây, những loại thuốc này đã không thể trì hoãn sự tiến triển của bệnh trong thử nghiệm lâm sàng giai đoạn 2 và giai đoạn 3.
Brüstle và Koch đã xem lại bí ẩn này và lần đầu tiên trực tiếp thử nghiệm hiệu quả của NSAID trong tế bào thần kinh của con người.
Họ đã sử dụng phương pháp tiếp cận tế bào gốc cảm ứng, bao gồm việc lấy tế bào da từ bệnh nhân mắc bệnh Alzheimer, lập trình lại các tế bào này thành tế bào gốc giống phôi, sau đó chuyển đổi chúng thành tế bào thần kinh.
Những tế bào thần kinh này cho thấy tỷ lệ Aβ42 / Aβ40 cao, không đáp ứng với nồng độ NSAID có liên quan đến điều trị.
Ngược lại, các dòng tế bào không phải tế bào thần kinh thường được sử dụng thường được sử dụng trong việc sàng lọc thuốc lại phản ứng mạnh, do đó gợi ý sai về hiệu quả của thuốc.
Tiến sĩ Jerome Mertens, tác giả chính của nghiên cứu cho biết: “Các kết quả cho thấy tầm quan trọng của việc thử nghiệm các hợp chất trực tiếp trong tế bào người đích thực.
“Cho đến gần đây, rất khó để có được tế bào thần kinh người bản địa để thử nghiệm thuốc trong lĩnh vực bệnh thoái hóa thần kinh.
Với những tiến bộ gần đây trong công nghệ tế bào gốc, có thể tạo ra số lượng tế bào thần kinh người hầu như không giới hạn từ từng bệnh nhân, ”Brüstle nói.
“Chúng tôi hy vọng rằng những phát hiện của chúng tôi sẽ thúc đẩy việc sử dụng các tế bào thần kinh có nguồn gốc từ tế bào gốc để sàng lọc thuốc trong lĩnh vực rối loạn thần kinh.”
Nguồn: Cell Press



























.jpg)
